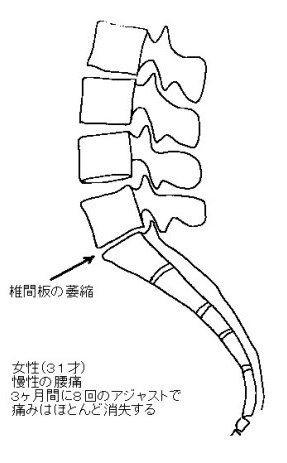
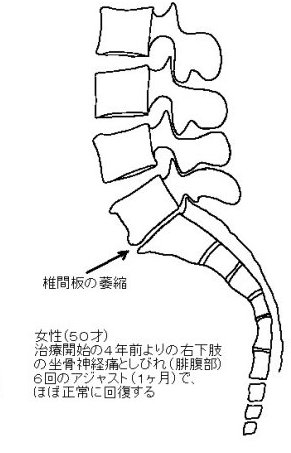
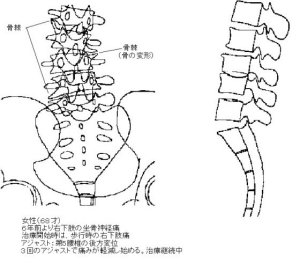
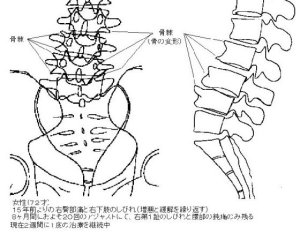
腰痛とカイロプラクティック1996.06.24~2007.07.101.いわゆるギックリ腰あるいは急性腰痛の場合このタイプの腰痛では、8割方において腰椎の後方変位が認められる 腰痛を引き起こす疾患や病名には、椎間板ヘルニア、脊椎分離・ 辷り症、変形性脊椎症、骨粗鬆症による腰椎の圧迫骨折、 脊柱菅狭窄症、脊椎靱帯骨化症(特に後縦靱帯骨化症)、 脊椎披裂症(二分脊椎)、各種の腎臓疾患(腎炎、遊走腎、 腎結石など)、尿管結石、膀胱結石、子宮筋腫、まれに 脊髄腫瘍や癌の骨転移など、多くの病名や症状が知られています。 しかし、腰痛を訴えて来院する患者のうち、これらの病名のつく患者は およそ20%であり、残りの80%が病名を付けられない「不確定な 要素による腰痛」であると、ある整形外科医は語っています。 これら80%のいわゆる病名のつけられない腰痛は、一般には、 いわゆる「ギックリ腰」、病院では「急性腰痛症」と 呼ばれていますが、これらは、いずれかの腰椎の後方変位が 原因です。これは、レントゲン分析の結果をふまえての話です。 カイロプラクティックでは、椎骨の変位を読みとる読影法がきちんと 確立されていまして、これは、一般の整形外科と全く異なる見方です。 ですから、腰痛で治療に来られた患者さんは、そのほとんどが 「整形外科でレントゲンを撮影した結果では、骨には異常がないと 云われましたが、痛みがなかなか取れないので、人に紹介されて 来ました。」とおっしゃいます。 このことを説明しますと、「骨に異常がない」というのは、 「椎間板の萎縮や骨棘形成による椎骨変形などの骨病理が 認められない」という意味に解して良いと思います。ところが、 「椎骨の変位は厳然として存在している」というのが、 カイロプラクターの基本的考えです。現実にレントゲンフィルム 上で椎骨変位を証明することは簡単です。 30才を過ぎると、脊柱を支える筋や靭帯の強度が徐々に低下し 始めます。筋肉や靭帯の衰えを日々の生活の中で予防するのは、 十分に歩くことが最も手軽に行なえる予防運動なのですが、 現代人は歩くことが少なくなっていますので、その意味では、 車で通勤し、職場でも一日中座りっぱなしという人が (しかも腰を丸めて!)腰痛を起こしやすいと云えるでしょう。 一般的に脊柱の骨は、後方へ変位しやすい構造になっています。 筋肉や靭帯が弱り始めているところへ疲労や寝不足が 重なりますと、ふだん何気なく行なっている姿勢変換の際に、 ふとしたことで腰椎が<後方へ>ずれることがあります。 特に前屈動作時には腰椎に後方への力が作用しますので、 朝起きてズボンを穿こうとするときや洗面時(起床直後は 脊柱の関節も堅くなっている)、そして重い物を持ち上げ ようとして腰を屈めたときなどに、瞬間的に第5か第4腰椎 あたりの骨が一気に後方へ変位し、その状態で関節の固着を きたすことがあります。 ここで強調しておきたいことは、関節の可動性が失われ、 「関節が固着」したときに、その関節周囲の筋や靱帯、 関節軟骨などで痛みを感じるようになる、ということです。 急激に変位を起こしたときには、関節周囲の軟部組織に 急性の炎症も発生し、これも痛みの原因となるでしょう。 これがいわゆるギックリ腰と呼ばれている状態です。 生まれて初めてギックリ腰を起こしたときには、 おそらく1~2mmほどの後方変位でしょう (この程度の変位でも、全く起立不能に陥ることがあります)。 また、後方変位の詳しい定義はここでは割愛します。 これを読んで下さっている方は、今のところ正常な位置から、 骨が後ろ方向へ変位するのだと云うイメージでご理解下さい。 これでもほとんど実際と大差ありません。 腰椎の後方変位に関する詳しい説明は、こちらへ 追記(2007.7.10); ここで小生が述べているのは、腰椎の後方辷りが腰痛の 「必要充分条件」であると述べているのではなく、 「必要条件」であると述べているだけなので、 誤解のないように説明しておきます。 具体的にいうと、 「腰痛患者の8割に後方辷りが認められる。しかもその関節が 機能不全(固着)をきたしている」ということであり、 「後方変位を持っている人がすべて腰痛を煩っている」という ことではありません。 従って、後方辷りを持っていても、その関節の可動域が十分に 確保されているなら、痛みは起きません。 また、「多くの腰痛患者を診ているが、後方辷りは あまり認められない」というコメントを同業者や整形外科医の 方々から、しばしばいただきますが、これはレントゲンフィルムの 目視だけの所見ではないかと推測します。 小生の経験では、目視で後方辷りがないように見えても、 丁寧に線引きをしてみると、後方辷りが確認できる例が多いのです。 また、レントゲンによる後方変位だけを腰痛原因の判断基準にしているのではなく、これにあわせて、関節可動域の減少を伴うことが、 後方変位が腰痛を引き起こす必要にして十分な条件であることを 強調しておきます。 自然立位での撮影像 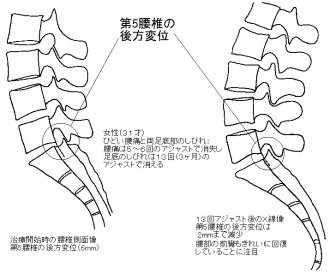
では、どのように治療するかということになりますが、 腰椎に変位が認められたからと云っても、その椎骨を アジャストするとは限りません。カイロプラクティック概説の 哲学の部分で説明しましたように、矯正するのは メジャー・サブラクセイションと判定された椎骨で、 これは変位して痛みを引き起こしている腰椎に現れるとは 限らないのです。 同じ椎骨が同じように変位しているとしても、メジャー・ サブラクセイション、すなわち治癒力を低下させている椎骨は、 患者さんによっては、頚椎であったり、骨盤であったり、 あるいは変位している腰椎そのものであったりする訳です。 要は、患者さんが潜在的に持っているINNATE INTELLIGENCE (治癒力)をうまく高めることができれば、痛みを引き 起こしている椎骨変位は、「患者さんが自分の力で 治してゆく」と考えています。 自分でできる対処法と注意事項 1.痛みが強くて、とても起きあがれないとき 安静にして横になっているのが最も良い。寝るときの姿勢は、 仰向けよりも横向きが良いでしょう。痛みの少ない方向を探し、 股関節と膝を軽く曲げた状態で、横になっていて下さい。 (仰向けやうつ伏せで寝ると、ずれている関節に体重がかかり、 痛みが増悪することが多い) このときに、できれば、アイスノンか氷で、痛む部位を10分間だけ 冷やす。1時間のインターバルをおいて、また10分間冷やす。 この操作を一日に4~5回行なう。 2.とりあえず起き上がれる状態で、家事や仕事が何とか こなせる状態の時には... 次の姿勢を崩さないように極力努力する。 a.お臍を前に突き出し、お尻を持ち上げる。 この姿勢は、腰部の脊柱を前弯させている状態です。 さらに、ベルトの高さのあたりの腰背部の筋(脊柱起立筋)に 力をいれて 腰部の前弯を崩さないように努力する (自分の筋肉で、ずれている骨を守ってやるつもり)。 最初に書きましたが、腰椎はほとんどの場合、後方へ変位します。 上の姿勢ですと、腰椎を後方へ押す力は作用しません。 逆に、脊柱起立筋の力を抜いて腰部を後方へ丸めた状態ですと、 筋肉の補助がなくなる上に、体重によって、関節面に沿って 椎骨を後方へ押す力が作用することになります。 ついでに云いますと、この姿勢が、二足歩行で脊柱を重力に 対して適応させる唯一の方法だと、私は考えています。 そしてこの姿勢が、あらゆるスポーツ、武術などの最も基本的な 姿勢ではないかと考えています。 逆に、起立筋を弛めたままで(背中を丸めて)生活する習慣を つけてしまいますと、「使わないものは直ぐに衰える」の 法則通り、起立筋は衰弱し、脊柱の関節も固着してしまって、 歳を取るにつれて、やがては脊柱を真っ直ぐ立てて生活 することができなくなり、背中が丸くなって固着して しまいます。これが「老人性円背」と云われているものです。 (骨粗鬆症による脊椎の圧迫骨折が加わると、 この円背がひどくなります) b.立っているにしても、座っているにしても、長時間じっとしないこと。 関節が変位して正常な動きが失われて痛みを引き起こしている のですからじっとしていると、再び関節が固着し始めます。 a)で説明した姿勢に気をつけて、できるだけ歩き回るのが 良いでしょう。 一度に歩く時間は、20~30分程度を目安にして下さい。 ただし、歩いてみて痛みがひどくなるようでしたら、 歩くのはそこで中止して下さい。 以上、腰痛で困っておられる知り合いの方に、ぜひ教えてあげて下さい。 2.慢性の腰痛に関して
|